肺水腫とはどんな症状?原因・症状・検査・治療を解説
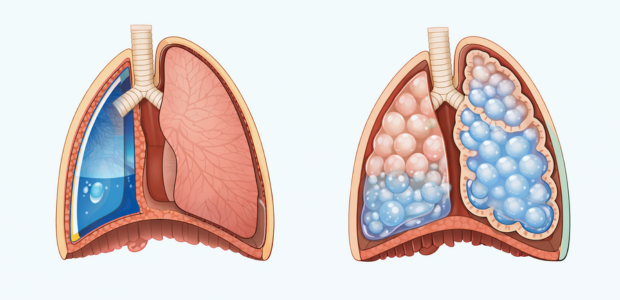
肺水腫とは、肺の毛細血管からしみ出した液体が、肺胞やその周囲に異常に溜まった状態を指します。
肺では本来、毛細血管の壁を通してわずかな体液が出入りしていますが、その量は厳密に調節されています。
血管の外に出た体液は、通常であればリンパ系によって回収・排出され、肺の中に水分が溜まり続けることはありません。
しかし、血管内の圧が高まりすぎたり、血管の壁が傷んで水分が漏れやすくなったりすると、排出が追いつかなくなり、体液が肺に蓄積します。
目次
1.肺水腫とはどんな状態か?
肺水腫とは、肺の中に水分が異常にたまった状態を指します。空気を取り込む役割をもつ肺胞の周囲や内部に液体がしみ出し、呼吸に必要な酸素交換がうまく行えなくなります。
肺に水がたまると、急激な息切れや呼吸困難を引き起こします。さらに進行すると、十分な酸素を体に取り込めなくなり、低酸素状態から意識障害や生命の危険につながることもあります。
肺水腫は、心不全などの心臓の病気が原因となることが多い一方で、肝硬変や腎不全、重い感染症など、全身の病気と深く関係して起こる場合もあります。原因によって治療方針が大きく異なるため、早期に正確な判断を行うことが重要です。
【参考資料】『Pulmonary edema』Mayo Clinic
https://www.mayoclinic.org/diseases-conditions/pulmonary-edema/symptoms-causes/syc-20377009
2.肺水腫の分類
肺水腫は、「なぜ肺に水分がたまったのか」という発生の仕組み(機序)によって、大きく3つに分類されます。
<静水圧性肺水腫>
肺の毛細血管内の圧(静水圧)が高くなることで、水分が血管の外へ押し出されて起こる肺水腫です。
心不全や高血圧、心臓弁膜症などが代表的な原因で、いわゆる心原性肺水腫の多くがこれに該当します。
<透過性亢進型肺水腫>
炎症や障害によって血管の壁が傷つき、透過性が高まる(血管の壁がゆるんで液体やタンパク質が漏れやすくなる)ことで、水分やタンパク質が肺の外へ漏れ出して起こる肺水腫です。
ARDS(急性呼吸窮迫症候群)、重症の肺炎、敗血症、誤嚥、膵炎、有毒ガスの吸入、薬剤、交通事故等による大けが(多発外傷)など様々な原因により発症します。
<混合型肺水腫>
静水圧の上昇と血管透過性の高まりが同時に関与して起こるタイプです。
頭部外傷やてんかん発作後など神経系の障害や、褐色細胞腫(かっしょくさいぼうしゅ:副腎に発生する腫瘍)、高地肺水腫(高山病の一種)などにより起こります。
重症心不全や敗血症など、全身状態が悪化したケースでみられることがあり、病態が複雑になる傾向があります。
3.肺水腫の症状
肺水腫では、肺に水分がたまることで酸素の取り込みが妨げられ、呼吸に関する症状を中心に段階的に悪化していきます。
初期は自覚しにくいこともありますが、進行すると命に関わる状態に至るため、症状の変化を見逃さないことが重要です。
3-1.初期に出やすい症状
肺水腫の初期には、軽い息切れや呼吸のしづらさが現れます。階段の上り下りや日常動作で息が上がりやすくなった場合は注意が必要です。
また、横になると息苦しくなり、上体を起こすと楽になるという特徴的な症状がみられることがあります。
夜間、咳や息苦しさで目が覚めることもあります。これは、就寝中に肺へ水分が移動しやすくなるためです。
この段階では、咳や痰、ゼーゼーする呼吸(喘鳴:ぜんめい)が出ることもあります。
あわせて、足のむくみや短期間での体重増加がみられる場合、体内に水分がたまっているサインと考えられます。
3-2.進行すると現れる症状
肺水腫が進行すると、安静時でも強い呼吸困難を感じるようになります。呼吸は浅く速くなり、会話を続けることが難しくなることもあります。
さらに、泡状の痰やピンク色を帯びた痰が出現する場合は、肺の中に水分が入り込んでいる可能性が高く、特に心原性肺水腫でよくみられる危険な兆候です。
冷や汗、顔色や唇が青紫色になる(チアノーゼ)といった症状が現れた場合、体が深刻な酸素不足に陥っていることを示します。
【参考資料】『チアノーゼ』日本心臓財団
https://www.jhf.or.jp/check/term/word_t/cyanosis/
重症例では、呼吸回数の増加、頻脈、努力呼吸がみられ、血圧低下や意識障害を伴うこともあります。
【参考資料】『努力呼吸』日本救急医学会
https://www.jaam.jp/dictionary/dictionary/word/0514.html
3-3.今すぐ受診すべき症状
次のような症状がある場合は、様子を見ずに速やかに医療機関を受診することが必要です。
・息苦しさが急に強くなった
・横になると呼吸ができない
・泡状または血の混じった痰が出る
・意識がぼんやりする、反応が鈍い
肺水腫は、早期の対応が予後を大きく左右する病態です。軽い症状であっても、短時間で悪化することがあるため、違和感を軽視しないことが重要です。
4.肺水腫の原因
肺水腫は心臓の病気によって起こるイメージが強いものの、実際にはさまざまな全身疾患が関与します。
4-1.心原性肺水腫
最も多いのが、心臓の機能低下によって起こる肺水腫です。
心不全では心臓のポンプ機能が弱まり、肺に血液がうっ滞します。その結果、血管内の圧が上昇し、血液中の水分が肺にしみ出します。
【参考資料】『心不全とはなにか』日本心臓財団
https://www.jhf.or.jp/check/heart_failure/02/
高血圧や心臓弁膜症、不整脈なども心臓に負担をかけ、心原性肺水腫の原因となります。
【参考資料】『心臓弁膜症』国立循環器病研究センター
https://www.ncvc.go.jp/hospital/pub/knowledge/disease/valvular-heart-disease/
4-2.非心原性肺水腫
感染症やARDS(急性呼吸窮迫症候群)では、炎症の影響で肺の血管が水分を通しやすくなり、液体が漏れやすくなります。
【参考資料】『急性呼吸不全・ARDS』日本呼吸器学会
https://www.jrs.or.jp/citizen/disease/h/h-01.html
また、薬の影響でも非心原性肺水腫が起こることがあります。例えば、抗がん剤(シスプラチンやブレオマイシンなど)が肺に負担をかける場合や、NSAIDs(解熱鎮痛薬)の使用などが知られています。
さらに、高い山などの高地に長くいることで起こる高地肺水腫(HAPE)もあります。高地では空気の酸素が少ないため、肺の血管が縮み、一部の血管に圧力がかかります。その結果、血液中の水分が漏れて肺にたまり、息苦しさや強い疲れを感じることがあります。
【参考資料】『High-Altitude Pulmonary Edema (HAPE)』Cleveland Clinic
https://my.clevelandclinic.org/health/diseases/high-altitude-pulmonary-edema
4-3.腎不全・大量輸液・輸血との関係
腎不全では体内の水分や塩分を十分に排出できず、水分過剰によって肺水腫を起こすことがあります。
【参考資料】『腎不全』国立循環器病研究センター
https://www.ncvc.go.jp/hospital/pub/knowledge/disease/renal-failure/
また、大量の点滴や輸血によって急激に循環血液量が増えた場合も、肺に負担がかかり肺水腫につながることがあります。
5.肺水腫の検査
肺水腫が疑われる場合、症状の観察だけでは診断や原因の特定は難しく、身体所見や画像検査、血液検査、心臓検査を組み合わせて慎重に評価する必要があります。
5-1. 問診と身体所見
まず行われるのは問診と身体所見です。いつから息切れや呼吸困難を感じているか、横になると症状が悪化するか、夜間に息苦しさで目が覚めることがあるかなどを確認します。
診察では、聴診で肺に湿った音がないか、足やすねのむくみ、血圧や脈拍、呼吸数など全身の状態を確認します。
5-2. 画像検査
胸部X線(レントゲン)検査では、肺全体の白っぽい陰影や肺門(はいもん:肺の根元にある血管や気管が出入りする部分)の特徴的な影(バタフライシャドー)、心臓の大きさの変化、胸水の有無などを観察し、肺に水分がたまっているかを確認します。
よりくわしく調べる場合はCT検査を行い、肺炎やARDS(急性呼吸窮迫症候群)など、肺水腫と似た症状を示す病気との鑑別を行います。
CTでは、血管や気管支周囲の液体の有無や、心臓・肺血管の大きさもチェックできます。また、肺水腫が心原性か非心原性かの推定や、炎症・腫瘍・血栓の有無を確認する手がかりにもなります。
5-3. 血液検査
心臓への負担を調べるBNPやNT-proBNPは、心臓が原因の肺水腫かどうかを判断するうえで重要な検査です。値が高ければ心不全による肺水腫が疑われ、上昇が小さい場合は非心原性の可能性を考えます。
また、動脈血ガス分析では血液中の酸素や二酸化炭素の濃度を直接測定し、体が十分に酸素を取り込めているか、低酸素になっていないかを確認できます。
さらに、炎症のサインや血液中のアルブミン量を調べることで、感染の有無や栄養状態、体液バランスの異常が関与していないかを確認します。
【参考資料】『アルブミンの働き』日本血液製剤協会
http://www.ketsukyo.or.jp/plasma/albmen/alb_02.html
あわせて痰の培養検査を行い、肺炎などの感染症が肺水腫に関わっていないかを評価します。
5-4. 心臓の検査
心エコーでは心臓の収縮力や弁の異常、心腔の拡大を直接確認でき、心原性肺水腫の診断に役立ちます。
心電図では不整脈や心筋虚血、心筋梗塞の所見を調べ、急性発症の肺水腫の背景にある心疾患を探ります。
必要に応じて、痰の培養検査や心臓カテーテル検査なども行い、肺水腫の原因となった病気を特定します。
6.肺水腫の治療
肺水腫の治療は原因によって異なりますが、最優先されるのは呼吸状態の安定化です。
6-1.酸素投与と水分排出
肺に水分がたまることで低酸素状態に陥るため、まず酸素投与を行い、息苦しさと酸素不足を速やかに改善します。症状が重い場合には、人工呼吸管理が必要になることもあります。
あわせて、肺血管内の圧を下げ、肺にたまった水分を減らす治療を行います。利尿薬を用いて体内の余分な水分を排出し、肺への負担を軽減します。心原性肺水腫では、血管拡張薬を併用して心臓や肺血管の圧を下げることもあります。
また、人工呼吸管理や非侵襲的換気では、気道に一定の圧をかけることで、血管の外に漏れ出た液体が毛細血管内に戻りやすくなり、ガス交換の改善が期待されます。
6-2.肺水腫の原因となる病気の治療
さらに重要なのが、肺水腫を引き起こした原因そのものへの治療です。
心不全が原因の場合は、心機能の改善を目的とした治療や薬物調整を行い、再発を防ぎます。
肝硬変や腎疾患が関与している場合には、体液バランスや血圧を慎重に管理しながら治療を進めます。
ARDS(急性呼吸窮迫症候群)では、肺水腫そのものへの対応に加えて、原因となった感染症や外傷などの治療が中心となります。
7.肺水腫と胸水の違い
肺水腫と胸水は、どちらも「肺に水が溜まる」と表現されることがありますが、実際には水分が溜まる場所と病態がまったく異なります。
肺水腫は、肺胞やその周囲に水分がしみ出して貯まる状態です。肺胞は酸素と二酸化炭素を交換する重要な構造であるため、ここに水分が入り込むと酸素の取り込みが妨げられ、急激な息苦しさや呼吸困難を引き起こします。
心不全などによって肺の血管内圧が上昇した場合や、炎症で血管が傷んだ場合に起こり、緊急対応が必要となることが多い病態です。
一方、胸水は、肺そのものではなく、肺と胸壁のあいだにある胸腔(きょうくう)という空間に水分がたまった状態です。胸水が少量であれば症状が出ないこともありますが、量が増えると肺が外側から圧迫され、息苦しさを感じるようになります。
原因としては、心不全、肝硬変、感染症、がんなどがあり、進行は比較的ゆっくりなことも少なくありません。
このように、肺水腫は肺の中に水が入り呼吸機能そのものが障害される状態、胸水は肺の外に水がたまり物理的に肺が圧迫される状態です。症状が似ていても、原因や治療方針、緊急性は大きく異なるため、正確な診断が重要です。
8.おわりに
肺水腫は、早く気づくことが何よりも重要です。初期には、息切れや夜間の咳、むくみなど、よくある症状が現れることがありますが、こうしたサインを見逃さないことが、重症化を防ぐ第一歩です。
心不全などの心疾患が原因となることが多いですが、肝硬変や腎疾患などさまざまな全身の病気が関与することがあります。したがって、検査を行い、原因を特定することが治療の鍵となります。
息苦しさが強く出たり、意識が遠くなっていくような症状が現れたら、迷わず救急車を呼んでください。症状が軽い場合は、呼吸器内科か循環器内科を受診して原因を確かめましょう。
1.肺水腫の原因