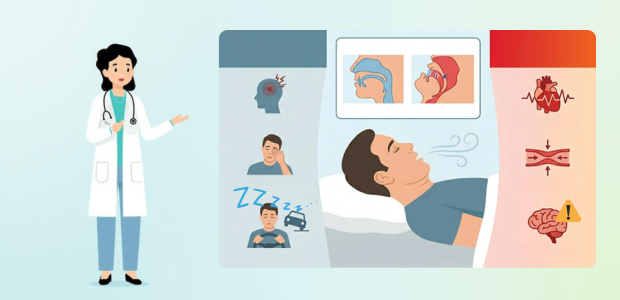
睡眠時無呼吸症候群で尿酸値が上がる?痛風との意外な関係とは
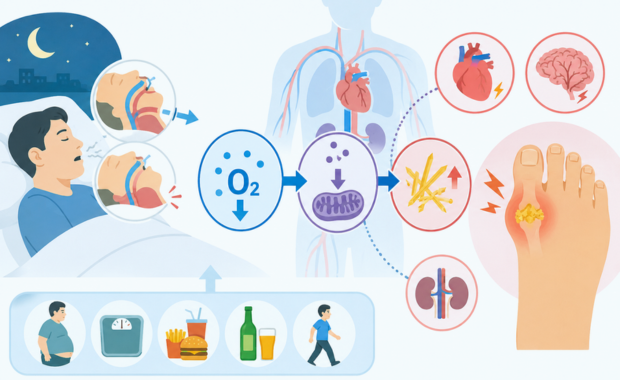
睡眠時無呼吸症候群によって、寝ている間に体内の酸素が不足する状態が続くと、血中の尿酸値が上がって痛風になる恐れがあります。
これら二つの病気の患者さんには共通点が多く、「睡眠時無呼吸症候群の治療によって、痛風の症状が改善した」という研究結果も出ています。
この記事では、睡眠時無呼吸症候群と痛風の関連性について解説します。尿酸値が高いと指摘された方や、体重の増加が気になる方は、ぜひ読んでください。
目次
1.睡眠時無呼吸症候群とはどんな病気か
睡眠時無呼吸症候群とは、就寝中に呼吸が止まってしまうことを繰り返す病気です。睡眠の質が低下するため、日中の眠気や疲労感、起床時の頭痛といった症状が現れます。
また、呼吸が止まることによって体が低酸素状態になるため、高血圧や脳血管疾患、心疾患などの合併症を起こす危険性が高くなります。
この病気は、空気の通り道である気道が何らかの原因で塞がることによって起こる閉塞型(OSAS)と、心不全や脳卒中などの患者さんに見られる中枢型(CSAS)に分かれます。
患者さんのほとんどは閉塞型で、肥満で首周りの脂肪が多い人、扁桃腺や舌が大きい人、顎が小さい人に起こりやすい傾向があります。
睡眠時無呼吸症候群は、居眠り運転による事故や、仕事中の居眠りによる社会的信用の低下にもつながるため、早期の診断と治療が必要な病気です。
2.痛風とはどんな病気か
痛風は、血液中の尿酸が増えすぎる「高尿酸血症」を背景に起こる病気です。
・『高尿酸血症』健康日本21アクション支援システム(厚生労働省)
https://kennet.mhlw.go.jp/information/information/metabolic/m-05-007
尿酸は体内でプリン体が分解される際に生じる老廃物で、通常は腎臓から尿として排泄されます。しかし、尿酸が過剰に作られたり、排泄が低下したりすると、血液中の尿酸値が高い状態が続くようになります。
高尿酸血症が続くと、余分な尿酸が結晶化し、関節内に沈着することがあります。この尿酸結晶に対して強い炎症反応が起こることで、激しい関節痛を伴う「痛風発作」が生じます。
痛風発作は突然起こることが多く、特に足の親指の付け根に強い痛みや腫れ、赤みが現れるのが特徴です。歩けないほど強い痛みになることもあり、発作は数日から1週間程度続く場合があります。
【参考情報】『痛風発作』日本臨床整形外科学会
https://jcoa.gr.jp/%E7%97%9B%E9%A2%A8%E7%99%BA%E4%BD%9C/
3.睡眠時無呼吸症候群と痛風の関係
睡眠時無呼吸症候群と痛風は別の病気ですが、その背景には共通する生活習慣病の要素があると考えられています。特に重要なのが、内臓脂肪型肥満です。
『内臓脂肪型肥満』健康日本21アクション支援システム(厚生労働省)
https://kennet.mhlw.go.jp/information/information/dictionary/metabolic/ym-051
内臓脂肪が増えると、首まわりやのどの周囲にも脂肪がつきやすくなり、睡眠中に気道が狭くなることで睡眠時無呼吸症候群を引き起こしやすくなります。
一方で、肥満は尿酸の産生増加や排泄低下にも関係しており、高尿酸血症や痛風のリスクも高めます。
また、肥満に伴って起こりやすいインスリン抵抗性も、両者に共通する重要な要素です。インスリン抵抗性とは、血糖値を下げるホルモンであるインスリンが効きにくくなった状態を指します。
『Insulin Resistance』Cleveland Clinic
https://my.clevelandclinic.org/health/diseases/22206-insulin-resistance
この状態では尿酸が腎臓から排泄されにくくなることが知られており、高尿酸血症につながる場合があります。
さらに、睡眠時無呼吸症候群と痛風の患者さんでは、高血圧や脂質異常症、糖尿病などの生活習慣病を合併していることも少なくありません。
このように、睡眠時無呼吸症候群と痛風は単独で存在する病気というより、肥満や代謝異常といった共通の土台の上で起こりやすい病気と考えられています。
4. 睡眠時無呼吸症候群が痛風リスクを高める理由
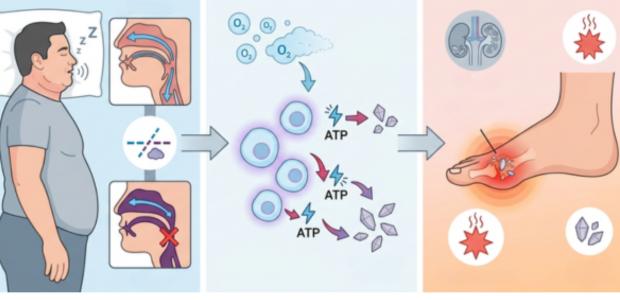
睡眠時無呼吸症候群になると、睡眠中に何度も呼吸が止まり、血液中の酸素が不足した状態(低酸素状態)が繰り返されます。こうした低酸素状態が、高尿酸血症や痛風のリスク上昇に関係していると考えられています。
その仕組みのひとつが、ATP(アデノシン三リン酸:細胞が活動するためのエネルギーを蓄えている物質)の分解です。低酸素状態になると細胞内のエネルギー代謝に変化が生じ、ATPの分解が促進されます。ATPが分解される過程では尿酸が産生されるため、睡眠時無呼吸症候群では尿酸値が上昇しやすくなる可能性があります。
また、睡眠時無呼吸症候群では、低酸素や交感神経の活性化などの影響によって、腎臓からの尿酸排泄が低下する可能性も指摘されています。その結果、体内に尿酸が蓄積しやすくなり、高尿酸血症につながる場合があります。
さらに、睡眠時無呼吸症候群では酸化ストレスや慢性的な炎症反応が増加しやすいことも知られており、こうした全身の代謝異常が高尿酸血症や痛風の発症に関与している可能性があります。
【参考情報】『Association between uric acid levels and obstructive sleep apnea syndrome in a large epidemiological sample』National Library of Medicine
https://pubmed.ncbi.nlm.nih.gov/23826169/
5. 睡眠時無呼吸症候群の重症度と尿酸値の関係
睡眠時無呼吸症候群では、無呼吸や低呼吸の回数が多い重症例ほど、尿酸値が高い傾向があることが報告されています。
特に、睡眠中の酸素低下が強い患者さんでは、高尿酸血症を合併しやすい可能性が指摘されています。これは、夜間低酸素が繰り返されることで尿酸産生が増加したり、尿酸排泄に影響を及ぼしたりするためと考えられています。
実際に、睡眠時無呼吸症候群の重症度を示す「無呼吸低呼吸指数(AHI)」や、睡眠中の酸素飽和度低下と尿酸値との関連を調べた観察研究も報告されています。こうした研究では、睡眠時無呼吸症候群が重症であるほど、尿酸値が高い傾向が示されています。
【参考情報】『Serum urate and obstructive sleep apnoea in severe obesity』National Library of Medicine
https://pubmed.ncbi.nlm.nih.gov/25990129/
ただし、睡眠時無呼吸症候群の患者さんでは、肥満や高血圧、糖尿病などの生活習慣病を合併していることも多く、尿酸値上昇にはこれらの代謝異常も関与していると考えられています。
そのため、睡眠時無呼吸症候群と高尿酸血症・痛風との関連を考える際には、低酸素だけでなく、全身の代謝異常も含めて総合的に評価することが重要です。
6. 治療による改善の可能性
睡眠時無呼吸症候群と痛風には共通する背景があるため、適切な治療や生活習慣改善によって、関連する代謝異常や尿酸値の改善が期待できる場合があります。
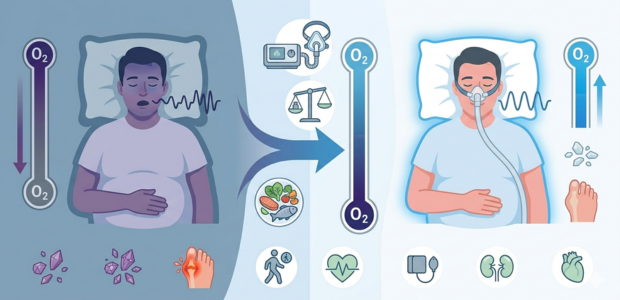
睡眠時無呼吸症候群の代表的な治療法としては、CPAP(シーパップ)があります。これは、睡眠中に鼻へ空気を送り込み、気道が塞がるのを防ぐ治療です。
CPAPによって夜間の低酸素状態が改善すると、体への負担が軽減され、尿酸値の改善を報告した研究もあります。
【参考情報】『Serum uric acid and arterial lactate levels in patients with obstructive sleep apnea syndrome: the effect of CPAP treatment』National Library of Medicine
https://pubmed.ncbi.nlm.nih.gov/33395325/
ただし、CPAPによる尿酸値改善効果には個人差があり、CPAPだけで高尿酸血症や痛風が十分に改善するとは限りません。そのため、必要に応じて尿酸値を下げる薬などによる治療を並行して行うことも重要です。
また、両者に共通する重要な対策として、体重管理があります。適切な減量によって気道への負担が軽減されると、無呼吸の改善が期待できるほか、尿酸値低下につながる場合もあります。
さらに、食生活の見直しや飲酒量の調整、適度な運動などの生活習慣改善は、睡眠時無呼吸症候群と痛風の両方にとって重要です。
このように、睡眠時無呼吸症候群と痛風は別々に治療するだけでなく、共通する背景を意識しながら総合的に管理することが大切と考えられています。
7. 放置した場合の全身リスク
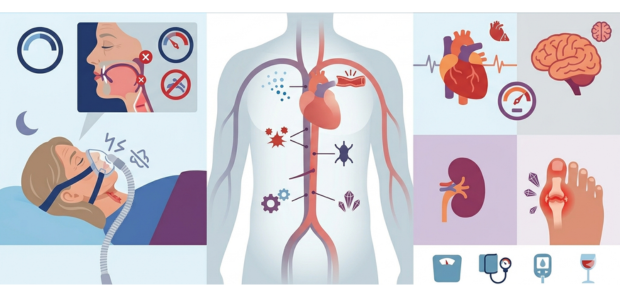
睡眠時無呼吸症候群と痛風は、それぞれ単独でも全身の健康に影響を及ぼす病気ですが、肥満やインスリン抵抗性などの共通する背景因子を持つことが多く、心血管疾患や腎機能障害などとの関連が指摘されています。
睡眠時無呼吸症候群では、夜間の低酸素状態や交感神経の過剰な活性化によって、血圧上昇や血管への負担が続きやすくなります。一方、高尿酸血症や痛風も、血管内皮機能の低下や慢性的な炎症との関連が指摘されており、動脈硬化に関与する可能性が考えられています。
そのため、睡眠時無呼吸症候群と高尿酸血症・痛風は、いずれも高血圧、狭心症、心筋梗塞、脳卒中などの心血管疾患リスクと関連することが知られています。
また、尿酸は主に腎臓から排泄されるため、高尿酸血症と慢性腎臓病との関連も指摘されています。さらに、睡眠時無呼吸症候群でも、低酸素や高血圧などを介して腎機能に影響を及ぼす可能性があります。
加えて、これらの病気は肥満やインスリン抵抗性を背景に持つことが多く、糖尿病や脂質異常症、高血圧などの生活習慣病を合併しやすい点にも注意が必要です。
このように、睡眠時無呼吸症候群と痛風は単なる「睡眠の病気」「関節の病気」ではなく、全身の代謝や血管、腎機能にも関わる病気として総合的に捉えることが重要です。
8. おわりに
睡眠時無呼吸症候群と痛風は、一見まったく別の病気のように見えます。ところが実際には、肥満やインスリン抵抗性といった代謝異常を共通の土台として持ち、さらに睡眠時無呼吸症候群による低酸素状態が尿酸値の上昇にも関与するなど、両者は密接につながっている可能性があります。
そのため、痛風のある方にいびきや強い日中の眠気が伴う場合、睡眠時無呼吸症候群が隠れていることも考えられます。逆に、睡眠時無呼吸症候群がある方は、尿酸値の異常にも目を向けておくことが大切です。加えて、どちらの病気も高血圧・糖尿病・心血管疾患・慢性腎臓病など、全身の健康と深く関わっています。
睡眠時無呼吸症候群と痛風をそれぞれ別々に捉えるのではなく、代謝や生活習慣に関連する病気として一体的に管理していく視点が重要です。