睡眠時無呼吸症候群でも使える睡眠薬とは?

睡眠時無呼吸症候群は、睡眠中に呼吸が止まることで眠りの質が大きく損なわれる病気です。
一方、睡眠薬には寝つきを改善する効果がある反面、種類や使い方によっては無呼吸を悪化させるリスクも指摘されています。
そのため、「睡眠時無呼吸症候群があっても睡眠薬を使えるのか」「どの薬なら比較的安全なのか」と疑問に思う方も多いでしょう。
この記事では、睡眠時無呼吸症候群と睡眠薬の関係、注意すべき点、そして安全に使うための考え方を医学的な視点からわかりやすく解説します。
目次
1.睡眠時無呼吸症候群と睡眠薬の関係
睡眠時無呼吸症候群(SAS)とは、睡眠中に呼吸が一時的に止まったり浅くなったりする状態を繰り返すことで、睡眠の質が低下する病気です。
無呼吸や低呼吸が繰り返されると、そのたびに体が酸素不足を感知して止まった呼吸を再開させるため、睡眠が途切れやすくなります。
そのため、日中の強い眠気や集中力の低下、起床時の頭痛やだるさといった症状が現れることがあります。
このような状態が続くと、「夜中に何度も目が覚める」「ぐっすり眠れた感じがしない」といった症状から、睡眠薬の使用を考える方も少なくありません。
また、もともと不眠症やうつ病などの治療で睡眠薬を使っていたところ、いびきや無呼吸を指摘されて睡眠時無呼吸症候群が疑われるケースもあります。
睡眠薬には寝つきを助けたり眠りを持続させたりする効果がある反面、種類や作用によっては睡眠中の呼吸に影響を及ぼすことがあります。
そのため、睡眠時無呼吸症候群が疑われる場合やすでに診断されている場合は、自己判断で睡眠薬を使うのではなく、医師に相談したうえで適切な薬や治療方針を選ぶことが大切です。
2.睡眠時無呼吸症候群の症状が悪化する睡眠薬
自分が睡眠時無呼吸症候群であるとは気づかないまま、不眠の悩みで病院を受診し、睡眠薬を処方されているケースは少なくありません。
しかし、睡眠薬の中には、睡眠時無呼吸症候群の症状に影響を与える可能性があるものもあります。その代表が、以下のような「ベンゾジアゼピン系睡眠薬」というグループの薬です。
・ハルシオン(トリアゾラム)
・リスミー(リルマザホン)
・レンドルミン(ブロチゾラム)
・サイレース(フルニトラゼパム)
ベンゾジアゼピン系睡眠薬は、脳内のGABA(γ-アミノ酪酸)受容体の働きを強めることで、神経活動を抑制し、睡眠作用をもたらす薬です。
【参考資料】『Benzodiazepines (Benzos)』Cleveland Clinic
https://my.clevelandclinic.org/health/treatments/24570-benzodiazepines-benzos
この薬には副作用として、筋肉の緊張が緩んで力が入りづらくなる「筋弛緩作用」や、呼吸を抑制する作用があることが知られています。
そのため、特に高齢者では、起床時に足元がふらついて転倒するリスクがあるため注意が必要です。
この筋弛緩作用は、首周りの筋肉にも及びます。その結果、睡眠中に空気の通り道である気道が狭くなりやすくなり、無呼吸や低呼吸が悪化する可能性があります。
このような理由から、睡眠時無呼吸症候群が疑われる場合や未治療の場合には、ベンゾジアゼピン系睡眠薬の使用は慎重に検討する必要があるとされています。
【参考資料】『睡眠時無呼吸症候群の診療ガイドライン2020』日本呼吸器学会
https://www.jrs.or.jp/publication/file/guidelines_sas2020.pdf
なお、うつ病や不安障害と睡眠時無呼吸症候群を併発することも少なくありません。うつ病や不安障害を治療中の方で、激しいいびきや肥満など、睡眠時無呼吸症候群を疑うサインがある場合は、主治医に相談することが重要です。
その結果、睡眠時無呼吸症候群と診断された場合には、自分にベンゾジアゼピン系睡眠薬が処方されていないかを確認し、必要に応じて治療内容を見直すことが望まれます。
3.睡眠時無呼吸症候群の人が使用できる睡眠薬
睡眠時無呼吸症候群の方が睡眠薬を使用する場合には、以下の3つのタイプが推奨されています。
3-1.非ベンゾジアゼピン系の睡眠薬
非ベンゾジアゼピン系は、ベンゾジアゼピン系薬と同じ作用機序を持っていながら、筋弛緩作用が起きないように改良された睡眠薬です。
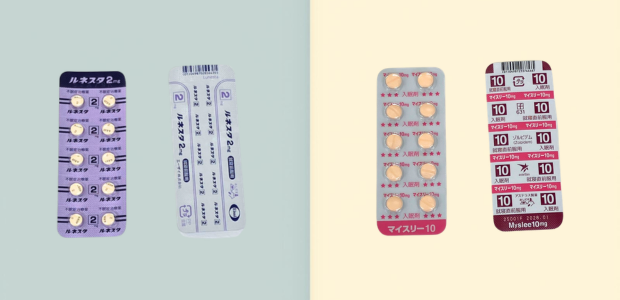
・マイスリー(ゾルピデム)
・ルネスタ(エスゾピクロン)
即効性がある「超短時間作用型」という睡眠薬に分類され、寝つきが悪い入眠障害の人によく効くと言われています。
この2つの薬の効果に大きな違いはありませんが、若干マイスリーの方が効きが早く、ルネスタの方が作用時間が長いと言われています。
人によっては昼間に眠気が残りやすいという副作用が出るので、運転業務や危険を伴う業務に就いている方は医師や薬剤師にご相談ください。
唾液中に薬剤が分泌されることがあるため、苦味を感じる方もまれにいます。
【参考資料】『Non-benzodiazepines for the treatment of insomnia』National Library of Medicine
https://pubmed.ncbi.nlm.nih.gov/12531036/
3-2.オレキシン受容体拮抗型の睡眠薬
従来の睡眠薬は脳全体の働きを広く抑えることで眠気を引き起こしますが、オレキシン受容体拮抗型は、「オレキシン」という、目覚めた状態を保つための神経伝達物質の働きをピンポイントで抑えることで、自然な流れで眠りに移行させます。
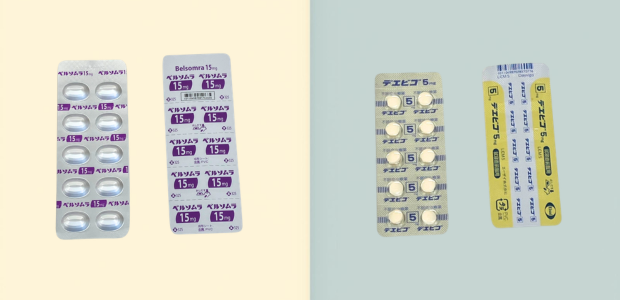
・ベルソムラ(スボレキサント)
・デエビゴ(レンボレキサント)
これらの薬は、ベンゾジアゼピン系や非ベンゾジアゼピン系睡眠薬と比べて、筋弛緩作用や呼吸抑制が少ないとされています。
ただし、重症の睡眠時無呼吸症候群では無呼吸の悪化リスクが完全に否定されているわけではないため、医師の管理下で慎重に使用する必要があります。
オレキシン受容体拮抗型の睡眠薬が特に力を発揮するのは、夜中に何度も目が覚めてしまう(中途覚醒)タイプの不眠です。
一方、従来の睡眠薬のような強い鎮静効果はないため、寝つきの改善は個人差が大きく、使い始めは「あまり効いていないかも」と感じる方もいます。
副作用としては、傾眠(翌日の眠気)、頭痛、めまいのほか、特徴的なものとして夢が鮮明になる、悪夢を見るといった症状が報告されています。
これはレム睡眠への影響と関連していると考えられています。
【参考資料】『Suvorexant (oral route)』Mayo Clinic
https://www.mayoclinic.org/drugs-supplements/suvorexant-oral-route/description/drg-20113017
3-3.メラトニン受容体作動型の睡眠薬
体内時計に関わるホルモンであるメラトニンの作用を再現するように、メラトニン受容体(MT1・MT2)に働きかけることで睡眠を促す薬です。
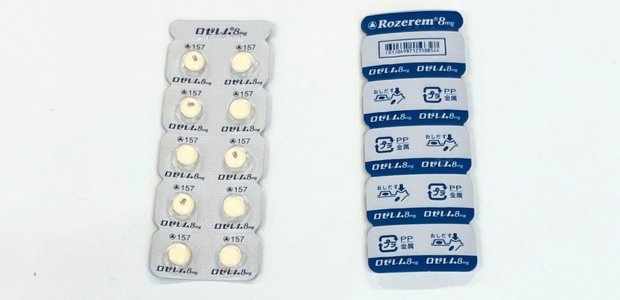
・ロゼレム(ラメルテオン)
メラトニンは夜間に分泌が増え、体内時計(概日リズム)を調整し、自然な眠気を引き起こす役割があります。朝になると分泌が低下することで覚醒へと切り替わります。
加齢に伴いメラトニンの分泌量は大きく低下することが知られており、そのため高齢者や生活リズムが乱れている方(概日リズム睡眠障害など)に対して効果が期待されます。
この薬は、脳の働きを抑えるタイプの睡眠薬とは異なり、体内時計を整えることで睡眠を改善するため、効果が現れるまでに時間がかかることがあります。そのため即効性はあまり高くありません。
一方で、依存性や耐性がほとんどなく、長期的に使用しやすいのが特徴です。継続して服用することで体内リズムが整い、安定した睡眠につながることが期待されます。
【参考情報】『Melatonin』Mayo Clinic
https://www.mayoclinic.org/drugs-supplements-melatonin/art-20363071
4. 睡眠の質を改善するための見直しポイント
よく眠れない日が続くと、心身ともに疲れるため、薬で眠りをサポートするのは有効な選択肢のひとつです。
ただし、睡眠時無呼吸症候群の場合は、安全のために以下の点も確認することをお勧めします。
<CPAPの治療状況を見直す>
CPAP(シーパップ)のマスクのズレによる空気漏れや、設定圧が体の状態に合っていない場合、睡眠中に無呼吸や低酸素が起こり、眠りが浅くなったり、途中で目が覚めたりする原因になることがあります。
まずは、マスクが顔にしっかりフィットしているか、装着時に空気漏れがないかを確認しましょう。特に寝返りを打ったときにズレやすいため、就寝時の姿勢も含めて見直すことが重要です。
また、CPAPの使用状況は機器に記録されているため、無呼吸指数(AHI)やリーク量(空気漏れの程度)などのデータを確認することで、治療が適切に行われているかを客観的に評価できます。
数値に異常がある場合や自覚症状が改善しない場合は、主治医に相談してで圧設定やマスクの種類の見直しを行いましょう。
<アルコールを控える>
アルコールには筋肉を弛緩させる作用があり、喉まわりが塞がりやすくなるため、無呼吸の回数や時間が増えることがあります。
眠りも浅くなりやすいため、できる範囲で量を減らすことが体の負担を軽くします。
【参考資料】『健康づくりのための睡眠ガイド 2023』厚生労働省
https://www.mhlw.go.jp/content/10904750/001181265.pdf
<寝姿勢を工夫する>
仰向けで寝ると重力で気道が狭まりやすくなります。抱き枕などを使って横向きの姿勢を保つようにすると、呼吸がスムーズになり、夜中に目が覚める回数が減るケースもあります。
5.おわりに
「眠れない」「眠りが浅い」という睡眠障害を改善するためには、どうしても睡眠薬に頼らざるを得ない場面もあります。
しかし、その睡眠障害の原因が、睡眠時無呼吸症候群という病気にある場合、病気にあった治療を受けることで、睡眠薬を使わなくても悩みが改善されることがあります。
睡眠時無呼吸症候群は、睡眠障害だけではなく、放っておくと心筋梗塞や脳卒中が引き起こされ、突然倒れることもある恐ろしい病気です。
睡眠の悩みを抱えている人は、自分が睡眠時無呼吸症候群である可能性も考え、専門的な検査を受けておくと安心です。