喘息治療のゴールと治療法

厚生労働省の調査によると、日本の喘息の患者数は約117万人であると報告されています。
しかし、適切な治療により症状をコントロールできる病気として認知されています。
喘息の症状をコントロールするためには、発作が起きた時だけでなく、発作が起きていないときも正しい治療を気長に続けることが何より大事です。そのためにも、治療の意味をよく理解し、納得しておきましょう。
【参考情報】『アレルギー疾患の現状等』厚生労働省 健康局 がん・疾病対策課
https://www.mhlw.go.jp/file/05-Shingikai-10905100-Kenkoukyoku-Ganshippeitaisakuka/0000111693.pdf
目次
1.喘息治療の基本・2024年最新ガイドラインの治療目標
気管支喘息の治療目標は、単に発作を止めることではありません。健康な人と変わらない日常生活を送れるようになることが最終的なゴールです。
喘息は、アレルギーなどが原因で発症し、空気の通り道である気道に慢性的な炎症が生じ、少しの刺激で気道が狭くなり、喘鳴(ぜんめい:ヒューヒュー、ゼーゼーといった呼吸音)や咳、痰、息苦しさといった症状や、呼吸困難となる発作が起こる病気です。
2024年10月に発刊された『喘息予防・管理ガイドライン2024』では、新たに「臨床的寛解(Clinical remission)」という概念が導入されました。この臨床的寛解とは、従来のコントロール良好よりもさらに進んだ治療目標で、以下の条件を12か月以上維持することを指します
・経口ステロイド薬の使用がない
・喘息コントロールテスト(ACT)スコア23点以上
・増悪(急な悪化)がない – 呼吸機能が安定している
【参考情報】『喘息予防・管理ガイドライン2024』日本アレルギー学会
https://www.jsaweb.jp/modules/journal/index.php?content_id=4
喘息治療のゴールは、発作のときの症状をしずめることではなく、発作が起こらないように症状をコントロールし、健康な人と変わらない生活を送ることです。
従来の治療目標は「症状をコントロールする」ことでしたが、生物学的製剤などの最新治療により、重症喘息患者さんでも症状のない状態を長期間維持できるようになったため、より高い治療目標が設定されるようになりました。
2.喘息治療薬の種類と効果 – 吸入薬から生物学的製剤まで
喘息の薬物治療は「長期管理薬(コントローラー)」と「発作治療薬(リリーバー)」に大きく分けられます。治療の基本となるのは、気道の炎症を抑える長期管理薬です。
2−1.長期管理薬(コントローラー)
長期管理薬は使い始めるとすぐに症状はおさまりますが、気道の
炎症は続いています。長期管理薬には以下の2種類があります。
・吸入ステロイド薬
気道の炎症を抑え、発作を予防するのに必要な薬です。
吸入ステロイド薬が普及してからは、喘息で入院する方や、亡くなる方の数が大幅に少なくなりました。
・気管支拡張薬
気管支を広げるための薬剤です。
長時間作用性β2刺激薬(LABA)、テオフィリン徐放製剤、長時間作用性抗コリン薬(LAMA)などがあり、症状に応じて、これらの中からひとつ、あるいはいくつかの薬剤を組み合わせて使用します。
吸入ステロイド薬と長時間作用性β2刺激薬を配合した薬剤は、1剤で炎症を抑え、気管支を拡張するため、現在広く用いられています。
代表的な配合剤には、
などがあります。
長期管理薬は長期間使ってはじめて本当の効果が現れる薬です。症状がないからと途中で使用を中断せず、医師の指示通りに続けることが重要です。
2−2.発作治療薬(リリーバー)
発作が起きた時に使用するのが発作治療薬です。
気管支を広げる働きがあり、すぐに効果が現れます。
しかし、気道の炎症を抑える効果はないため、根本的な喘息の治療にはなりません。
発作治療薬のみの使用では、気道の炎症は進行し、喘息が悪化してしまう、前述した気道リモデリングに進む恐れがあります。長期管理薬と併用して使用することが重要です。
【参考情報】『治療 ぜん息の薬』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/knowledge/medicine.html
3.重症喘息の最新治療 – 生物学的製剤による個別化治療
重症喘息の治療において、近年大きな進歩をもたらしているのが「生物学的製剤(バイオ製剤)」です。これは従来の吸入薬で十分にコントロールできない重症喘息患者さんに対する新しい治療選択肢として注目されています。
現在日本で使用可能な喘息治療用生物学的製剤は以下の5種類があります。
1.オマリズマブ(ゾレア®)
2.メポリズマブ(ヌーカラ®)
3.ベンラリズマブ(ファセンラ®)
4.デュピルマブ(デュピクセント®)
5.テゼペルマブ(テゼスパイア®)
これらの薬剤は皮下注射で投与され、通常4週間から8週間ごとに医療機関で治療を受けます。生物学的製剤の導入により、従来は経口ステロイドに頼らざるを得なかった重症喘息患者さんでも臨床的寛解を目指せるようになりました。
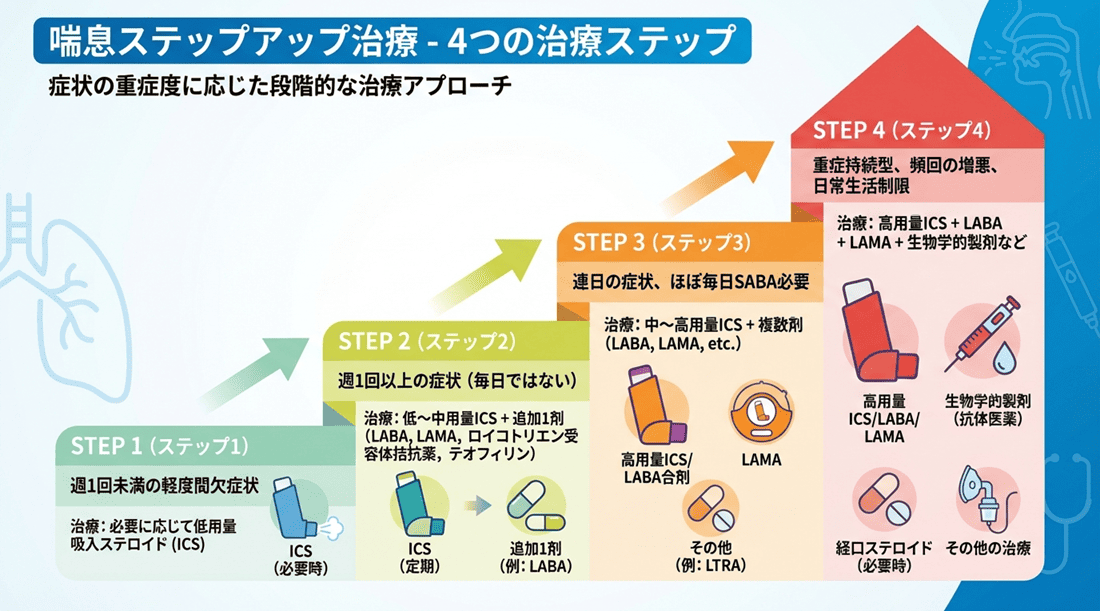
4.喘息治療のステップアップ療法 – 症状に応じた段階的治療
喘息治療では、患者さんの症状の重さに応じて4つのステップに分けて治療を行います。これを「ステップアップ療法」と呼びます。
ステップアップ療法の4つのステップは以下の通りです。
治療ステップ1
症状が週1回未満で軽度の場合(軽症間欠型相当)。
吸入ステロイド薬(低用量)を基本とし、症状がまれな場合は必要に応じて使用します。
治療ステップ2
症状が週1回以上あるが毎日ではない場合(軽症持続型相当)。
吸入ステロイド薬(低~中用量)に、必要に応じてLABA、LAMA、ロイコトリエン受容体拮抗薬、テオフィリン徐放製剤のいずれか1剤を併用します。
治療ステップ3
症状が毎日あり、短時間作用性吸入β2刺激薬がほぼ毎日必要な場合(中等症持続型相当)。
吸入ステロイド薬(中~高用量)に複数の薬剤を併用します。
治療ステップ4
治療下でもしばしば悪化し、日常生活が制限される場合(重症持続型相当)。
吸入ステロイド薬(高用量)に複数の薬剤を併用し、必要に応じて生物学的製剤や経口ステロイド薬を使用します。
重要なのは、症状が出ない状態が3~6か月持続すれば、治療をステップダウン(薬の種類や量を減らす)することも可能だということです。
症状が出なくなったからと自分の判断で治療を中止せず、医師の指示通り治療を続け、良好な状態を持続できるようにしましょう。
2024年のガイドライン改訂では、従来の「一律」かつ「段階的」治療から、患者個々の症状や病型に応じた個別化治療への転換が強調されています。
【参考情報】『成人気管支喘息診療のミニマムエッセンス』日本医師会
https://www.med.or.jp/dl-med/chiiki/allergy/bronchial_asthma.pdf
5.自分でできる喘息管理 – 発作予防と症状コントロール
喘息の治療は薬物療法だけでなく、日常生活での自己管理も非常に重要です。適切な自己管理により、発作を予防し、症状をコントロールできるようになります。
5−1.運動療法の重要性
薬のコントロールがうまくできていて症状が安定している方は、運動で心肺機能を高めると発作予防につながります。
ジョギング、サッカー、バスケットボール、マラソンのような有酸素運動が効果的です。
ただし、急に激しい運動をすると「運動誘発性喘息」を起こすことがあるので、運動前の準備運動と自分のペースで行うことが大切です。
5−2.心理的ケアの必要性
喘息は心理的な影響を受けやすい病気です。患者さんの不安や怒り、恐怖などの感情が自律神経を刺激して、発作に結びつくことがあります。
こうした心理的ストレスがある患者様には、当院では「栄養カウンセリング」を行っています。
栄養カウンセリングでは、「分子栄養医学」の観点から、細胞レベルの栄養不足にアプローチします。
「体を整える」ことで心理的ストレスも低減できるのです。
また、当院の管理栄養士は選択理論心理学にも精通しており、心理的に負担の少ない改善策を一緒に探していきます。
選択理論では、自分の行動や思考は自分自身が選択していると考えます。毎日の食事も選択の連続です。
当院では、「栄養士に言われたから」ではなく、患者様ご自身がよりよい未来のために「自分から選択」して食べることを大切にしています。
医療従事者からの押し付けではなく、患者様がご自分の意志で健康的な選択ができるようサポートいたします。
5−3.その他の喘息管理
環境整備と生活習慣、室内環境を見直し、アレルゲンとなるダニやホコリ、カビなどを減らすことも大切です。また、規則正しい生活リズム、十分な睡眠、バランスの取れた食事なども症状の安定に役立ちます。
ピークフローメーターを使った自己管理も有効です。毎日決まった時間に測定することで、自分の症状の変化を客観的に把握でき、発作の前兆を早期に発見できます。
6.喘息治療のよくある質問
Q1. 喘息治療はいつまで続ける必要がありますか?
A1. 喘息は慢性疾患のため、基本的には長期間の治療が必要です。ただし、症状が安定すれば医師の判断で薬を減らすことも可能です。現在では臨床的寛解という状態を目標に、症状のない生活を長期間維持することを目指します。
【参考情報】『成人ぜん息の治療、治療の全体図』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/control/index.html
Q2. 吸入ステロイド薬の副作用は大丈夫ですか?
A2. 吸入ステロイド薬は局所作用のため、全身への副作用は非常に少なく、長期使用も安全です。「声がかすれる」「口の中の違和感」などの軽い副作用が認められることがありますが、吸入後のうがいで予防できます。
Q3. 生物学的製剤の治療費はどのくらいかかりますか?
A3. 生物学的製剤は高額な治療薬ですが、高額療養費制度の対象となるため、実際の負担額は所得に応じて軽減されます。
詳しくは医療機関にご相談ください。
【参考情報】『期待の生物学的製剤 相次いで登場』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/sukoyaka/54/medical/
Q4. 妊娠中でも喘息治療は続けられますか?
A4. 吸入ステロイド薬は妊娠中でも安全に使用できます。
むしろ、喘息をコントロールしないことの方が母体と胎児にとってリスクが高いため、適切な治療を継続することが重要です。
【参考情報】『女性のぜん息患者さんへ』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/case/women.html
Q5. 喘息は完治しますか?
A5. 成人の喘息は現代の医学では完治することは難しい病気ですが、適切な薬物治療と自己管理を継続することで、健康な人と変わらない生活を送ることができます。
最新の治療により、臨床的寛解という症状のない状態を長期間維持することも可能になっています。
7.おわりに
喘息治療の最終的な目標は、”症状や発作のない状態を保つこと”です。
正しい治療を続けていれば、多くの場合症状をゼロにすることが可能です。
発作のない生活を目指して、ぜひ治療を続けていきましょう。