咳がとまらない・しつこい痰・息切れは、COPDの危険信号
「咳や痰がよくでる」「階段の上り下りですぐに息が切れる」「重たい荷物を持って歩くと息苦しくなる」といった症状が気になる方は、COPD(慢性閉塞性肺疾患)の疑いがあります。
COPDとは、これまで「肺気腫」「慢性気管支炎」と呼ばれてきた病気の総称です。主にタバコの煙などの有害物質を長年吸い続けることで肺が炎症を起こし、呼吸がしにくくなる病気です。
中高年の男性に多く、落語家の桂歌丸さん、俳優の宇津井健さん、コメディアンの植木等さんが、この病気で亡くなっています。
この病気はゆっくり進行するため、最初は自覚症状がほとんどありません。また、症状があっても「年のせいだから」「運動不足だから」と思い込んでしまう人が多く、気づかないうちに病気が悪化していきます。
COPDは放っておくと、呼吸困難で寝たきりになったり、肺炎や肺がんのリスクが高まったりする恐ろしい病気です。この記事ではCOPDの基本的な知識を紹介しますので、思い当たる方は危険信号を見落とさないようにしてください。
目次
1.COPDとはどのような病気なのか
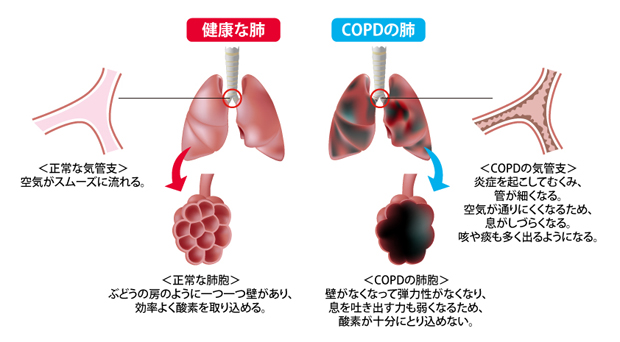
私たちが吸い込んだ空気は、気道から気管支を通り、肺の奥にある「肺胞」という組織まで運ばれます。そして肺胞には、吸い込んだ空気の酸素を体内に取り込み、二酸化酸素を体外に出す仕組みが備わっています。この仕組みを「ガス交換」といいます。
長年有害物質を吸い続けている人は、気管支が炎症を起こして狭くなったり、肺胞が破壊されたりすることで、空気を取り込みにくくなります。すると、ガス交換の効率が悪くなり、十分な酸素を体内に取り込むことができず、少し動いただけでも息切れしやすくなるのです。
COPDは、タバコを吸い始めて20年目くらいから危険領域に入るとされています。例えば20歳からタバコを吸い続けている人は、40歳くらいからCOPDの症状が出始めると考えてください。
そして50~60歳くらいになると、風邪などがきっかけで、咳や痰、息切れが急激に悪化する「増悪(ぞうあく)」という状態に陥り、入院治療が必要となることがあります。増悪のたびに肺の機能は低下し、持病がある方は、そちらも併せて重症化することがあります。
COPDによって体内に酸素が少ない状態が長く続くと、心臓にかかる負担が大きくなるため、心不全を起こしやすくなります。ほかにも、骨粗しょう症や胃潰瘍、肺がんをはじめとしたがんとのかかわりも指摘されています。
患者数は40歳以上の人口の8.6%存在すると考えられており、死亡原因の9位、男性では7位を占めています。
【参考情報】『Chronic Obstructive Pulmonary Disease (COPD)』CDC
https://www.cdc.gov/copd/index.html
2.COPDの原因
COPDの主な原因は長期間の喫煙ですが、タバコを吸わない人でも発症することがあります。
2-1.最大の原因は「タバコ」
COPDで病院に通っている患者さんの90%以上が、タバコが原因で発症したとされています。自分はタバコを吸わなくても、家族や職場の人がタバコを吸っていたため、受動喫煙の影響で発症する人もいます。
タバコには、ニコチンやタール、ヒ素、一酸化炭素、アンモニアなど、約200種類もの有害物質が含まれています。これらの有害物質を長い間繰り返し吸い込み続けていると、気管支や肺胞が慢性的に炎症を起こします。
肺胞が破壊された状態を肺気腫とよび、肺胞は酸素や二酸化炭素の交換の場であるため、肺気腫になるとその交換する機能が低下し、呼吸機能も低下します。
COPDは、主に中枢気道に炎症を起こす「気道病変優位型(慢性気管支炎型)」と肺胞の破壊による「気腫優位型(肺気腫)」に分けられますが、どちらも混在すると考えられており、治療しても元の健康な状態には二度と戻らなくなります。
なお、子どもの頃に喘息だった人が、大人になってタバコを吸い続けていると、COPDになりやすいことがわかっています。また、男性より女性のほうが重症化しやすいこともわかっています。
【参考情報】『受動喫煙 – 他人の喫煙の影響』e-ヘルスネット|厚生労働省
https://www.e-healthnet.mhlw.go.jp/information/tobacco/t-02-005.html
◆「タバコで咳が出る理由と、咳が長引くときに疑われる3つの病気」>>
2-2.タバコ以外の原因
有害物質が混じった粉塵や煙を吸い続けていると、タバコを吸わない人でもCOPDになることがあります。化学物質を扱う職場などで有害物質にさらされやすい人は、必要な防止策をきちんと実行してください。
日本ではめったにないのですが、「α1-アンチトリプシン欠乏症」という遺伝的な病気が原因で、若いうちからCOPDになる人もいます。また、成長期に極端に栄養状態が悪かった人も、COPDのリスクが高くなります。
PM2.5などによる大気汚染が原因の可能性もあります。
【参考情報】『α1-アンチトリプシン欠乏症』難病情報センター
https://www.nanbyou.or.jp/entry/4738
3.COPDの検査
COPDの検査には肺の機能を調べる「スパイロメーター」という機器が必要なので、呼吸器内科がある病院や専門医のいるクリニックなど、スパイロメーターがある医療機関を受診しましょう。
スパイロメーターでは、吐く息の速度や量を調べて肺機能を調べる「スパイロメトリー」という検査をします。この検査で基準値を下回ると、COPDと診断されます。
検査では、鼻をクリップでとめ、機械につながったホースの先にあるマウスピースを着けたら、指示に従って息を吸ったり吐いたりします。すると、スパイロメーターが自動的に肺活量などを計測します。時間は10分程度です。
スパイロメーターで検査を行うと、自動的に「肺年齢」が計算できるようになっています。
肺年齢とは、検査結果の数値と年齢、身長、性別などから計算し、肺の機能が同性・同年齢の人と比べてどのくらい違うのかを数値化したものです。
呼吸器内科である当院では、スパイロメーターだけではなく、「モストグラフ」という装置も導入しています。この装置を用いると、スパイロメーターではわかりにくい軽症のCOPDでも見つけやすいという利点があります。
喘息などほかの呼吸器疾患ではないことを判別するため、また、別の病気が隠れていないかを調べるため、レントゲン検査や血液検査、心電図検査などを追加することもあります。
4.COPDの治療
COPDの治療では、何といってもまず禁煙が第一です。
禁煙を前提に、患者さんの病状を診ながら、以下のような治療も併せて行っていきます。
4-1.薬物療法
COPDを根本的に治療する薬はないのですが、症状を抑えて生活の質を上げること、病気の進行を抑えることを目的に薬を使用します。
主な治療薬は、狭くなった気管支を広げて呼吸をラクにする気管支拡張薬です。
気管支拡張薬は、気管支の太い部分をひろげるLAMA(抗コリン薬)、細い部分をひろげるLABA(β2刺激薬)の2種類があり、これら2種類の薬を合わせた薬もよく使われます。薬は時間を決めて、毎日吸入します。
COPDに喘息が合併している患者さんには、LAMAかLABAにICS(吸入ステロイド)を合わせた薬も使用します。
そのほか、痰を出すために去痰薬、細菌感染が疑われる場合には抗菌薬を用いることもあります。
◆「喘息・COPD治療薬「テリルジー」の特徴と効果、副作用」>>
4-2.運動療法(呼吸リハビリテーション)
息切れがするからといって体を動かさないでいると、身体機能が衰え、ますます息切れがひどくなっていきます。
医師や看護師、理学療法士と相談しながら日常の中に運動を取り入れ、体力を維持しましょう。
運動中に呼吸が苦しくなったときは、口すぼめ呼吸を行いましょう。鼻から息を吸った後、ローソクの火を吹く時のように口をすぼめ、火を消さないようなイメージで長く息を吐いて息を出し切ると、息が吸えるようになります。
4-3.栄養療法
COPDの患者さんは、肺の機能が衰えた分、それをカバーするために呼吸筋を懸命に動かして呼吸をします。そのため、健康な人よりもエネルギーの消費量が多くなります。
ところが、食事をすると息切れがすることから食欲が落ちてしまい、必要な栄養素やエネルギーが摂取できない患者さんが少なくないのです。
食事が摂れずにエネルギーが不足すると、体力が落ちてさらに息切れがひどくなり、ますます呼吸が苦しくなってしまいます。
たくさん食べられないときは、間食でエネルギーを補給したり、たんぱく質や脂質が摂れる食事を意識すると良いでしょう。
当院では、管理栄養士による栄養カウンセリングを毎日実施しています。「息切れがして食欲がわかない」「量が食べられないので体重が減ってしまう」という方は、ぜひご相談ください。
4-4.在宅酸素療法(HOT)
COPDが進行すると、酸素と二酸化炭素を交換する肺の機能が低下するため、血液の中の酸素が不足します。すると、呼吸が苦しくなるだけではなく、心臓をはじめとした臓器にも負担がかかってしまいます。
在宅酸素療法(HOT:Home Oxygen Therapy)では、自力の呼吸だけでは足りなくなった酸素を補うために、酸素供給装置を使って酸素を吸入します。入院の必要がないため、仕事や旅行なども可能になり、日常生活の幅が広がります。
酸素吸入は、自宅では酸素濃縮装置、外出時には携帯用酸素ボンベを使用するのが一般的です。医師によって酸素療法が必要と認められた場合は、健康保険が適用されます。
【参考情報】『在宅酸素療法が必要と言われました』日本呼吸器学会
https://www.jrs.or.jp/citizen/faq/q31.html
4-5.外科的療法
重症患者には、ふくらみすぎた肺胞を切り取って症状を軽くする外科手術を行うことがあります。
5.おわりに
COPDの患者数は増加傾向にあり、2030年には世界の死亡原因の第3位に入ると予想されています。その理由のひとつとして、初期症状に気づかず診断・治療を受けている人が少ないことが挙げられます。
タバコを吸っている人は、咳や痰が出ても「よくあること」と思いがちです。しかし、ありふれた症状だからといって見過ごさず、ぜひ一度スパイロメーターによる検査を受け、ご自身の肺年齢を確かめてみてください。
COPDの方は肺胞が破壊されているので、新型コロナウイルスに感染すると酸素不足になりやすく、重症化する恐れもあります。咳・痰・息切れが気になる方は、早めに受診して適切なサポートを受けることをおすすめします。
【参考情報】日本呼吸器学会 専門医一覧
https://www.jrs.or.jp/modules/senmoni/














.png)

.png)















